|
|
摘读:中国肾移植术后高尿酸血症诊疗技术规范(2019版)
中华医学会器官移植学分会
尿酸生成过多或排泄减少导致血清尿酸(SUA)浓度升高称为高尿酸血症(HUA)。随着我国人民生活水平的提高和生活方式的改变,HUA的发病率呈逐年上升趋势,已经成为我国重要的公共卫生问题,在普通人群中HUA的发生率为10%~15%,肾移植受者中的发生率较普通人群明显升高,占受者的40%~60%。HUA不仅影响移植肾功能,而且增加心血管疾病的发病风险,是影响移植肾长期存活的重要危险因素。
HUA的发病因素包括肾小球滤过率(GFR)低下、既存的HUA、使用钙神经蛋白抑制剂(CNI)或利尿药、男性、糖尿病、高钙血症以及肥胖等。
为了进一步规范肾移植术后HUA的诊断和治疗,中华医学会器官移植学分会组织器官移植专家和内分泌专家,总结国内外器官移植术后尿酸代谢异常研究最新进展并参考《中国肾脏疾病高尿酸血症诊治的实践指南(2017版)》,结合临床实践,制定本规范。
1 肾移植术后HUA的诊断与分型
HUA的生物学定义是指无论性别和年龄,SUA超过420μmol/L; 流行病学定义是指SUA超过正常参考值的上限,男性上限为420μmol/L,女性上限为360μmol/L。
本规范采用流行病学定义,即在正常嘌呤饮食状态下,非同日2次空腹SUA男性和绝经后女性>420μmol/L,非绝经女性>360μmol/L。{中国医师协会肾脏内科医师分会 . 中国肾脏疾病高尿酸血症诊治的实践指南 (2017 版 )[J]. 中华医学杂志 ,2017,97(25):1927-1936.DOI: 10.3760/cma.j.issn.0376-2491.2017.25.003.}
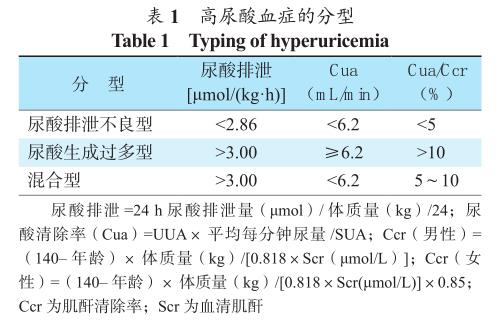
根据无嘌呤或严格限制嘌呤饮食5 d后SUA和尿液尿酸(UUA)排泄情况,并考虑到肾功能对尿酸排泄的影响,以Ccr校正,将HUA分为排泄不良型、生成过多型和混合型(表1)。
2 肾移植术后HUA的病因
2.1 尿酸排泄下降
尿酸经肾小球滤过后,98%在近端肾小管S1段主动重吸收,50%在近端肾小管S2段分泌,40%~44%在近端肾小管S3段分泌后重吸收,只有6%~12%通过尿液排泄出体外。尿酸在肾脏的转运过程是通过存在于肾小管上皮细胞的尿酸转运蛋白-1 (URAT1)将尿酸特异性转运至细胞外以及存在于肾小管管腔侧刷状缘的尿酸/有机阴离子交换系统对尿酸的重吸收共同完成的。
引起肾移植后尿酸排泄下降的主要因素包括:肾功能不全、多囊肾、隐匿性糖尿病、高血压、饮酒、甲状旁腺功能亢进、甲状腺功能减退、药物[利尿药、环孢素(CsA)、他克莫司(FK506)、乙胺丁醇、吡嗪酰胺等]。
2.1.1 单侧肾脏
肾移植通常为单侧供肾,受者只有1个肾脏发挥功能,且部分受者移植肾功能并非十分正常,GFR和内生肌酐清除率( Ccr)低于正常或在较低水平,导致尿酸排泄下降。
2.1.2 环孢素
肾移植术后常用的CsA是HUA的诱发因素。CsA具有肾毒性,主要是由于入球小动脉收缩引起的缺血障碍,继而引起GFR降低,表现为尿酸排泄不良。CNI促进尿酸再吸收也是引起HUA的原因之一。
2.1.3 他克莫司
FK506与CsA同样具有肾毒性,但前者所致的HUA发生率是否低于后者尚有争议。FK506通过肾血管障碍的机制提升SUA,该机制包括血管收缩、内皮素-1释放增加、一氧化氮(NO)生成降低等。
2.1.4 利尿药
利尿药(袢利尿药及噻嗪类利尿药)主要由近端小管排泄,可竞争性抑制尿酸排出,导致SUA升高。袢利尿药及噻嗪类利尿药对多药耐药相关蛋白4(MRP4)介导的尿酸排泄的抑制作用可能在其导致HUA机制中起重要作用。
2.2 尿酸合成增多
引起肾移植后尿酸合成增多的主要因素包括药物[硫唑嘌呤(AZA)、咪唑立宾(MZR)]、淋巴增殖性疾病、真性红细胞增多症、横纹肌溶解、运动、饮酒、肥胖、高嘌呤饮食等。
2.2.1 硫唑嘌呤
AZA在人体内分解为6-巯基嘌呤(6-MP),并渗入DNA内引起细胞障碍,释放氮化合物尿酸至血液中,导致SUA上升。
2.2.2 咪唑立宾
MZR的主要不良反应是HUA,这与MZR影响嘌呤代谢有关。该药物与吗替麦考酚酯(MMF)具有几乎相同的作用机制,但前者所致的HUA发生率是否高于后者仍有争议。几乎所有MZR引起HUA的移植受者,在降尿酸治疗后,其尿酸水平相对容易得到控制。
3 肾移植术后HUA引起器官功能障碍的机制
HUA与血管内皮功能障碍的发生密切相关,其机制是在近曲小管以外的血管内皮细胞内发现URAT1,尿酸通过URAT1流入细胞,使丝裂原活化蛋白激酶(MAPK)、核因子(NF)-κB活化,产生环氧合酶-2(COX-2),通过合成局部血栓素使肾素-血管紧张素系统(RAS)活化、增殖并激活各种炎症因子活性,导致器官功能障碍。
HUA的长期作用下对肾脏产生损害,其主要通过致内皮细胞功能异常和炎症反应、致肾脏血流动力学改变、诱发高血压和肾小球的肥厚以及刺激RAS和COX-2系统等作用机制对肾脏产生致病作用。
4 肾移植术后HUA患者的预后
肾移植术后HUA患者的估算肾小球滤过率(eGFR)明显要低于尿酸正常的受者,而且血清肌酐(Scr)也明显升高。肾移植术后HUA患者的慢性移植肾肾病(CAN)和移植物失功的风险增加。如果移植后1年内SUA>480μmol/L,HUA可导致CAN并显著降低移植肾长期存活率,可作为预后的预测因子。
5 肾移植术后HUA的治疗
干预治疗切点:
SUA男性>420μmol/L,女性>360μmol/L。{中华医学会内分泌学分会.高尿酸血症和痛风治疗的中国专家共识 [J]. 中华内分泌代谢杂志 ,2013,29(11):913-920.DOI: 10.3760/cma.j.issn.1000-6699.2013.11.001.}
控制目标:
对于HUA合并心血管危险因素和心血管疾病者,应同时进行生活指导及药物降尿酸治疗,使SUA长期控制在<360μmol/L;
对于有痛风发作的患者,则需将SUA长期控制在<300μmol/L,以防止反复发作;{高尿酸血症相关疾病诊疗多学科共识专家组 . 中国高尿酸血症相关疾病诊疗多学科专家共识 [J]. 中华内科杂志 ,2017,56(3):235-248. DOI:10.3760/cma.j.issn.0578-1426.2017.03.021.}
应用药物治疗不应长期控制SUA<180μmol/L。{中国医师协会肾脏内科医师分会 . 中国肾脏疾病高尿酸血症诊治的实践指南 (2017 版 )[J]. 中华医学杂志 ,2017,97(25):1927-1936.DOI: 10.3760/cma.j.issn.0376-2491.2017.25.003.}
与一般人群不同,肾移植术后HUA患者治疗时必须考虑其免疫抑制剂的使用情况、移植肾的功能状况、血糖和血脂代谢的情况等,才能获得较好的预后。
5.1 降尿酸药物
5.1.1 抑制尿酸生成的药物
别嘌醇:
在嘌呤代谢过程的最终阶段阻碍黄嘌呤氧化酶(XO)的作用,从而抑制尿酸产生。同时,别嘌醇的氧化剂——羟嘌呤醇,也具有强大的黄嘌呤氧化酶阻碍作用。由于羟嘌呤醇通过肾脏排泄,当患者肾功能低下时,必须减少羟嘌呤醇剂量。
别嘌醇阻碍肝脏代谢酶CYP3A4活性,致使CsA的血药浓度上升,因此两者合用时必须慎重。
AZA的代谢酶为黄嘌呤氧化酶,别嘌醇通过阻断该酶的活性抑制AZA的代谢,从而造成后者血药浓度上升,因此,两者禁忌联合使用。
当使用别嘌醇效果不明显时,不宜增加其剂量,而应考虑联合使用促进尿酸排泄的药物。重度移植肾功能不全者禁用。
非布索坦(非布司他):
全新的抑制尿酸生成的药物,通过与氧化型和还原型XO结合,抑制XO活性,减少尿酸生成,其抑制作用具有选择性,不影响其他嘌呤和嘧啶的合成。
由于其在肝脏进行代谢并被肠道排泄,因此该药几乎不影响肾功能。
同样,该药忌与AZA联合使用。
肾功能低下者可在不调整用量的情况下使用非布索坦。严重肝功能损伤者慎用,注意个别患者也发生过敏反应。
托匹司他:
与非布索坦结合位点相同。该药100%经肝代谢,代谢产物随胆汁排泄,肾脏安全性较高。
5.1.2 促进尿酸排泄的药物
苯溴马隆、丙磺舒和氯沙坦从近曲小管管腔侧对位于此处的URAT1发挥作用,通过阻碍其功能,促进尿酸排泄。在使用这些药物时要注意多饮水(2000 mL/d以上)和碱化尿液,尿液pH值控制在6.2~6.9,24h UUA排泄率不宜超过4200μmol/(1.73•m2)。
苯溴马隆:
降尿酸作用强,肝功能障碍发生率较低,但有肝功能损伤的报道,所以在开始服药6个月内要定期检查肝功能。
该药阻碍肝脏代谢酶CYP2C9活性,对华法林具有增强作用,应予以注意。
eGFR<30 mL/min者慎用。
肾结石和急性尿酸性肾病禁用。
丙磺舒:
较早投入使用的药物,需注意该药与多种药物的相互作用,目前临床已较少使用。该药与免疫抑制剂无相互作用,但对中度以上的肾功能障碍者(eGFR<30mL/min)效果一般。
氯沙坦:
该药为血管紧张素Ⅱ受体拮抗药(ARB),本为降压药,但其可对URAT1产生作用,促进尿酸排泄,从而实现降尿酸作用。由于其他的ARB药物并不具备此作用,因此该药常适合并发HUA的高血压患者。此外,由于HUA通过RAS促进血压升高和肾内血管病变,因此对肾移植后合并HUA与高血压的肾移植受者亦应优先考虑该药。
相比其他降尿酸药物,该药降尿酸效果较弱,因此用药效果不明显时应与其他药物合用。
非诺贝特:
该药为临床常用的调整血脂药物,改善脂质代谢,促进尿酸排泄。该药降尿酸效果比氯沙坦稍强,因此,常用于HUA合并高脂血症的病例。
肾功能障碍者禁用。该药突出特点是与CsA合用会造成严重的肾功能损伤,应予以特别注意。
5.2 生活指导
避免高嘌呤饮食,严格戒饮各种酒类,尤其是啤酒和黄酒;
肥胖者,采用低热量、平衡膳食,增加运动量,以达到理想体重;
保证充分饮水,以保持每日尿量>2000mL;
积极控制与HUA相关的危险因素;
避免使用升高SUA的药物。
6 肾移植术后痛风的治疗
痛风是由持续性HUA引起关节析出尿酸盐结晶导致继发性关节炎。因此,HUA与痛风并非同义词。移植肾功能低下引起尿酸排泄困难,从而产生HUA,重者引起痛风发作。有痛风发作的肾移植受者的目标SUA值为<300μmol/L。肾移植受者痛风的治疗常让人困惑,原因是秋水仙碱、非甾体抗炎药(NSAIDs)、别嘌醇等治疗痛风药物与肾移植受者常用的CsA、AZA、利尿药等药物互有不利影响。
6.1 痛风发作时的治疗
6.1.1 秋水仙碱
秋水仙碱与CsA两者均可抑制P糖蛋白的活性。因此,使用CNI的受者存在秋水仙碱血药浓度上升的可能性,进而容易引起肌肉神经障碍或全血细胞减少症,须予以注意。
6.1.2 非甾体抗炎类药物
NSAIDs可能严重损害移植肾功能,导致急性肾功能障碍,因此肾移植受者尽可能避免使用。
6.2 痛风发作时的一般注意事项
(1) 痛风发作时患者应尽量保持休息状态,禁止饮酒,冷却患部。若在痛风发作时开始服用降尿酸药,会使病情恶化; 若已经开始服用降尿酸药,原则上无需中止服用,可配合秋水仙碱、NSAIDs、促肾上腺皮质激素等药物进行治疗。
(2)服用少量阿司匹林可轻微提高SUA,而剂量较大时却反而会使尿酸降低,引发疼痛加重或延长发作时间,因此痛风发作时应避免使用阿司匹林。
(3)痛风发作的关节在穿刺后可能发生化脓性关节炎或类固醇诱发性关节炎,后者是注入促肾上腺皮质激素药剂的晶体造成的,必须予以注意。
(4)痛风关节炎症状减轻后应停止使用NSAIDs。
7 小结
HUA与肾脏疾病、动脉粥样硬化、原发性高血压、脑卒中、心血管事件的发生和死亡等呈独立正相关,并且不依赖于一些常见的心血管危险因素及肾损伤。肾移植受者的移植肾功能非常有限,且常伴有高血压、动脉粥样硬化等,长期HUA可影响移植肾长期存活,并增加心血管疾病的发病风险。因此,肾移植术后HUA的科学管理对于移植肾和移植受者的长期存活具有临床意义。
本文摘自于《中国肾移植术后高尿酸血症诊疗技术规范(2019版)》,仅供学习交流,完整准确内容请查阅原文。
原文来源:《器官移植》 2019年1月 第10卷第1期
原文作者:中华医学会器官移植学分会
执笔作者:石炳毅 贾晓伟 李宁
主审专家:石炳毅
审稿专家:
敖建华 中国人民解放军总医院第一医学中心
蔡 明 中国人民解放军总医院第八医学中心
陈 刚 华中科技大学附属同济医院
陈 正 广州医科大学附属第二医院
陈静瑜 无锡市人民医院
陈忠华 华中科技大学附属同济医院
丰贵文 郑州大学第一附属医院
付绍杰 南方医科大学南方医院
傅耀文 吉林大学第一医院
宫念樵 华中科技大学附属同济医院
郭 晖 华中科技大学附属同济医院
黄 洁 中国医学科学院阜外医院
黄赤兵 陆军军医大学新桥医院
霍 枫 中国人民解放军南部战区总医院
鞠卫强 中山大学附属第一医院
巨春蓉 广州医科大学附属第一医院
李 宁 山西省第二人民医院
李新长 江西省人民医院
林 涛 四川大学华西医院
刘 龙 中国人民解放军北部战区总医院
马麟麟 首都医科大学附属北京友谊医院
门同义 山东大学附属千佛山医院
明长生 华中科技大学附属同济医院
彭龙开 中南大学湘雅二医院
齐海智 中南大学湘雅二医院
曲青山 郑州人民医院
石炳毅 中国人民解放军总医院第八医学中心
睢维国 中国人民解放军第181医院
孙启全 中山大学附属第三医院
孙煦勇 中国人民解放军第303医院
田普训 西安交通大学第一附属医院
王 钢 吉林大学第一医院
王 莉 四川大学华西医院
王 毅 南华大学附属第二医院
王洪伟 山东大学第二医院
王彦峰 武汉大学中南医院
王长希 中山大学附属第一医院
吴建永 浙江大学医学院附属第一医院
武小桐 山西省第二人民医院
薛武军 西安交通大学第一附属医院
张伟杰 华中科技大学附属同济医院
张小东 首都医科大学附属北京朝阳医院
赵 明 南方医科大学珠江医院
郑 瑾 西安交通大学第一附属医院
周江桥 武汉大学人民医院
|
|