肾移植后早期血糖控制的演变和变异性
Evolution of Glycemic Control and Variability After Kidney Transplant
肾移植后(早期)血糖控制的演变和变异性
来源:Transplantation 102(9):p1563-1568,September 2018.
DOI: 10.1097/TP.0000000000002155
肾移植后血糖异常很常见,据报道发生率高达45%。一项通过连续血糖监测(CGM)的前瞻性研究,阐明了肾移植术后6个月内的血糖控制模式和变异性。研究表明,肾移植术后血糖异常是很常见的,表现出明显的下午和晚上高血糖的昼夜模式。
研究纳入2011年1月至2013年3月在澳大利亚阿德莱德皇家医院接受肾移植的28例患者。患者平均年龄(45±15)岁,64%为男性,75%为白人。28例患者移植开始用巴利昔单抗和甲基强的松龙诱导免疫抑制,然后26例(93%)使用他克莫司,其余2例使用环孢素,所有患者均接受霉酚酸酯和口服强的松。在随访期间,1例患者因糖尿病以外的原因从他克莫司改为环孢素,另1例患者改为依维莫司。
在移植时、移植后第3个月和第6个月安装连续血糖监测装置3至5天。计算血糖控制指数(平均血糖、高血糖范围百分比时间、血糖风险评估糖尿病方程评分)和变异性。第3个月进行口服葡萄糖耐量试验。
连续血糖监测(CGM)结果表明:
(1)0个月时有完整CGM数据的24例患者中,3例既往有糖尿病,6例(25%)出现移植后新发糖尿病(NODAT)。
(2)无论是否有基础糖尿病状态,大多数患者(19/24,79%)在入院移植期间(移植后第0至3天)经历了高血糖(BSL>11.1mM),尤其是下午1点至9点。
(3)在移植时,既往有糖尿病的患者血糖控制明显比无糖尿病的患者差,平均血糖浓度和血糖风险评估糖尿病方程(GRADE)评分均较高。与此一致,他们在高血糖范围内的时间也明显增加。
(4)与未发生糖尿病的患者相比,发生NODAT的患者移植后立即血糖浓度显著升高,平均血糖、GRADE评分和处于高血糖范围的时间百分比均显著升高。血糖的模式偏向于下午和傍晚的高糖。
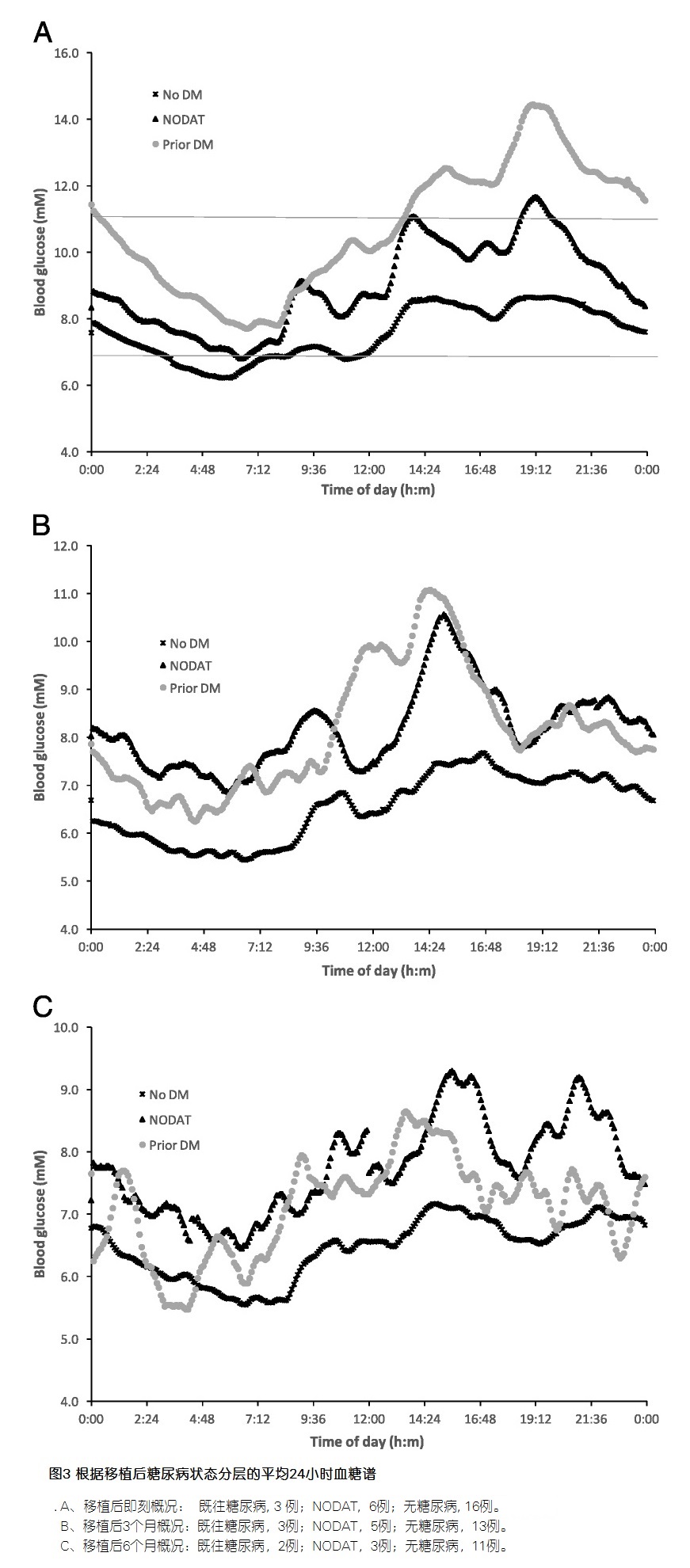
(5)在移植后的头5天,既往有糖尿病的患者与无糖尿病的患者相比,血糖变异性更高,血糖标准差显著不同,但平均血糖波动幅度(MAGE)无显著差异。发生NODAT的患者和未发生NODAT的患者之间的血糖变异性没有差异。
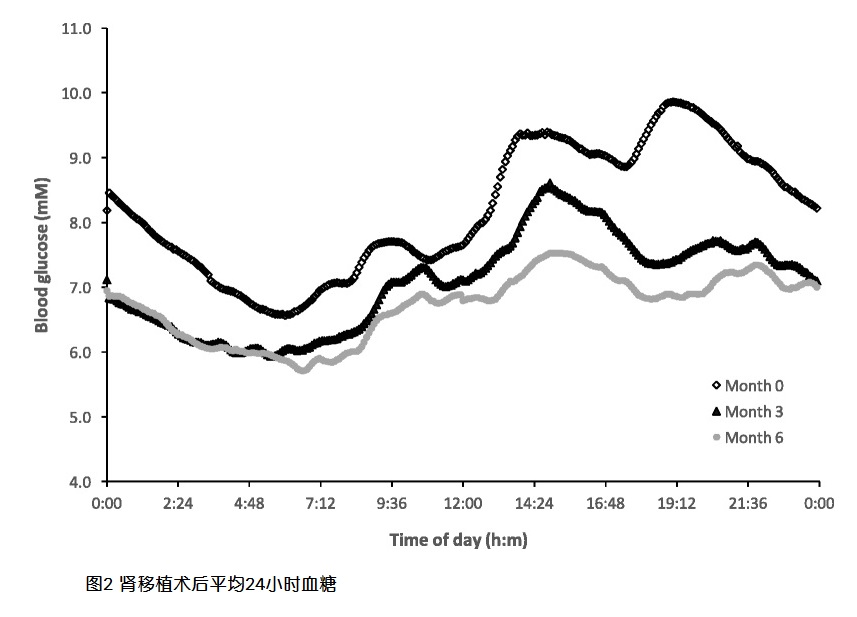
(6)整个患者组的血糖控制和变异性随着移植后时间的延长而显著改善,移植后3个月和6个月的所有参数均显著降低。虽然有所改善,但血糖曲线仍保持相似的模式,在下午和傍晚达到高峰,然后在夜间逐渐减低。NODAT或既往糖尿病患者表现为持续性高血糖。事实上,随着时间的推移,NODAT患者的血糖曲线更接近于先前糖尿病患者的血糖曲线。
(7)在整个研究中很少有患者出现明显的低血糖(BSL<3.8mM)事件,尽管数量随着移植后时间的推移而增加(第0个月=3/24,第3个月=5/21,第6个月=4/16)。所有血糖记录在低血糖范围内的患者没有糖尿病,也没有接受降糖药物治疗,只有1例患者在第6个月时除外。
该研究结果证实了以前的研究结果,即肾移植后早期高血糖是常见的,平均血糖水平很高与先前存在的糖尿病状态无关。这可能反映了大剂量类固醇冲击治疗的效果,因为单次大剂量糖皮质激素即使在健康受试者中也会引起高血糖。
在整个研究过程中,葡萄糖水平的下午峰值模式持续存在。葡萄糖水平在下午的峰值可能受糖皮质激素吸收高峰时间的影响。先前已有一项使用随机毛细血管血糖的观察性研究揭示了下午高血糖的显著发生率,类固醇剂量可能会导致这种变化。一项使用CGM检查葡萄糖谱的研究发现,每天接受两次类固醇治疗的患者比每天接受一次类固醇治疗的患者血糖峰值降低。
在6个月的研究期间,总体血糖控制有明显改善,这可能是多因素的。在同一时期免疫抑制减少,他克莫司平均谷浓度显著降低。所有有明显高血糖的患者都开始使用降糖药,并在随访期间继续使用,这也有助于随着时间的推移观察到葡萄糖浓度的整体降低。
这是第一项前瞻性评估肾移植后血糖控制变化和变异性的研究。该研究的主要局限是样本容量太小,这限制了在以后的时间点对糖尿病组和非糖尿病组进行比较的能力。在该研究中,所有患者均在上午8点接受泼尼松龙剂量,绝大多数患者接受他克莫司维持治疗。由于两者都可能影响血糖控制,因此研究结果可能不适用于肾移植受者维持无类固醇或非他克莫司为基础的方案。
总之,该研究结果表明,无论其糖尿病状况如何,肾移植对所有患者的血糖都有不利影响。血糖异常的模式是可以预测的,在午后和傍晚有明显的高血糖倾向。移植后糖尿病的患者表现出早期血糖控制不佳,但血糖变异性没有改变。血糖变化随着移植时间的延长而改善。
摘译文章仅供学习参考,完整准确内容请查阅原始文献:AOUAD, LEYLA J., CLAYTON, PHILIP, WYBURN, KATE R., et al. Evolution of Glycemic Control and Variability After Kidney Transplant[J]. Transplantation: Official Journal of the Transplantation Society,2018,102(9):1563-1568. DOI:10.1097/TP.0000000000002155.
原文地址:
https://journals.lww.com/transplantjournal/fulltext/2018/09000/evolution_of_glycemic_control_and_variability.32.aspx
|