|
|
天津市第一中心医院肾移植科2024年报告1例肾移植术后内脏播散性带状疱疹,经喷昔洛韦、静脉激素、人免疫球蛋白等治疗后好转。现摘录相关内容以供学习参考。
【病史摘要】
(一)现病史
34岁男性患者,因“周身皮疹伴胸部疼痛4天”于2023-01-29入院。
入院前6天,患者于马路打扫卫生后受凉,无发热、流涕、咽痛等不适。入院前4天头面部、前胸、后背、四肢、会阴部多处先后出现红色水疱疹,以头面部为主,皮疹密集,表面可见清亮水泡,大小约2mm,破溃后可见淡黄色清亮液体流出,同时伴咽部多发溃疡及胸部皮肤针刺样疼痛。患者自发病以来神志清楚,食欲不振,睡眠欠佳,尿便正常。
(二)既往史
既往高血压病史5年,硝苯地平控释片降压,血压控制在120/90mmHg左右。幼时有水痘病史。
入院前20个月接受死亡捐献供者肾移植手术,人类白细胞抗原(HLA)配型4/6错配,免疫诱导方案为巴利昔单抗。术后无移植肾排斥及严重感染,血清肌酐(SCr)稳定在110~120μmol/L,尿检持续正常。入院前免疫抑制剂方案为他克莫司(FK506)1.5mg,2次/d、麦考酚钠肠溶片540mg,2次/d、醋酸泼尼松10mg/d。
(三)个人史及家族史 无特殊。
(四)体格检查
体温36.5℃,心率110次/min,血压171/131mmHg,双肺呼吸音清,腹部平软,无压痛、反跳痛及肌紧张。头面部、前胸、后背、四肢可见多发红色水疱疹,表面可见水泡,部分皮疹破溃结痂。
(五)实验室检查
尿液:
尿蛋白3+,尿隐血4+,受损红细胞11.5%,随机尿蛋白肌酐比561mg/mmol。
血常规:
白细胞计数7.48×10^9/L,血红蛋白148g/L,血小板45×10^9/L,淋巴细胞0.65×10^9/L。
血生化:
谷丙转氨酶(ALT)346U/L,谷草转氨酶(AST)350U/L,γ转肽酶(GGT)83U/L,碱性磷酸酶(ALP)60U/L,胆红素正常,血清白蛋白21.6g/L,乳酸5.81mmol/L,血氨27μmol/L。SCr 65μmol/L,尿素氮6.46mmol/L,二氧化碳15.4mmol/L,血钙1.18mmol/L,血钾2.6mmol/L。血糖4.6mmol/L,血淀粉酶78.6U/L,血脂肪酶838U/L,尿淀粉酶47.1U/L。乳酸脱氢酶779U/L,肌酸肌酶597U/L,肌红蛋白304ng/mL。
凝血功能:
凝血酶原时间(PT)18.4s,国际化标准值(INR)1.66,凝血酶原百分活度(PTA)55%,D二聚体5653ug/L。
免疫学:
淋巴细胞亚群CD4+ 104个/μL,CD8+ 448个/μL,CD4+/CD8+ 0.2(正常值0.71~2.78)。抗线粒体M2抗体定性试验阳性,抗核抗体、抗平滑肌抗体和抗肝肾微粒体抗体均阴性。
病原学及感染学:
乙肝表面抗体、乙肝e抗体、乙肝核心抗体阳性,丙肝、甲肝和戊肝病毒抗体阴性。艾滋、梅毒抗体阴性。G试验、乙肝DNA、巨细胞病毒DNA、EB病毒DNA均阴性,血多瘤病毒DNA阴性,尿BK病毒DNA 6.03×10^3copies/mL。C反应蛋白12.6mg/L,降钙素原0.15ng/mL。
其他:
FK506浓度7.5ng/mL。
(六)辅助检查
心电图:
窦性心动过速,心率110次/min。
超声:
腹部:胆囊多发隆起息肉,慢性胆囊炎,脾大。肾脏:自体肾双肾萎缩。移植肾大血管及血流未见明显异常。
胸、腹、盆CT:
胸部CT未见明显异常。肝脏形态正常,密度均匀。胰头饱满,密度不均,伴周围渗出,考虑胰腺炎。
皮肤疱疹病理(左小臂外侧):
表皮局灶棘层增厚伴水肿,真皮层纤维组织增生,小血管周围少许慢性炎细胞浸润,提示炎性改变。
(七)诊疗经过及鉴别诊断
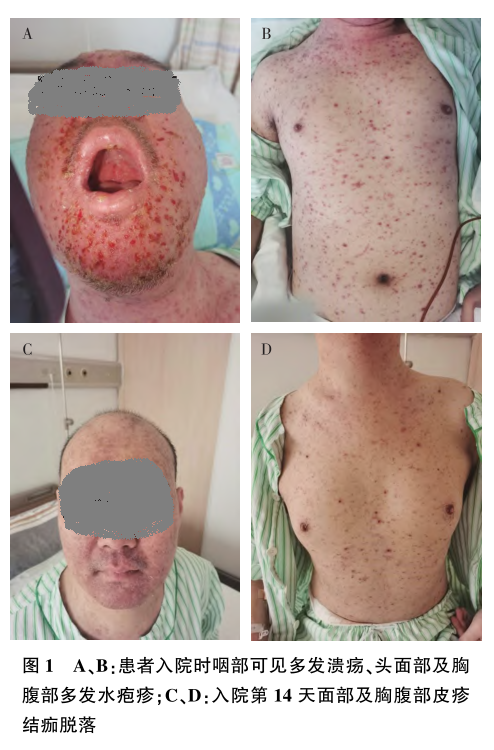
患者入院当天一般状态较差,周身皮肤广泛皮疹伴破溃出血,咽部可见多发溃疡、头面部及胸腹部多发水疱疹(图1A、1B)。化验提示显著肝功能异常和血小板下降,凝血基本正常,请皮肤科医师会诊,结合患者临床表现和辅助检查,考虑病毒感染;不除外移植物抗宿主病(GVHD),建议完善皮肤病理和病毒学相关检查。因患者免疫力极低,停用FK506和麦考酚钠肠溶片,予喷昔洛韦抗病毒,甲泼尼龙40mg/d控制炎症反应,人免疫球蛋白(IVIG)10g/d提升患者免疫功能。并头孢呋辛预防细菌感染,异甘草酸镁和还原型谷胱甘肽护肝治疗,重组人血小板生成素提升血小板治疗。
入院第2天,患者ALT和AST持续上涨,ALT由346U/L升至1182U/L,AST由350U/L升至1332U/L,GGT由83U/L升至898U/L,ALP由60U/L升至149U/L,总胆红素由8.52μmol/L升至35.7μmol/L。患者长期服用免疫抑制剂,免疫力低下,以周身皮疹起病,入院后转氨酶进行性升高,不支持GVHD、病毒性肝炎、自身免疫性肝病、药物性肝损伤诊断。
入院第4天化验回报水痘-带状疱疹病毒(VZV)IgM阳性2.44(正常值<1),单纯疱疹病毒1(HSV1)IgM、HSV2IgM均阴性,排除GVHD,确诊内脏播散性带状疱疹。
患者胸部皮肤针刺样疼痛,考虑疱疹性神经痛,口服加巴喷丁0.3g,3次/d缓解疼痛。治疗上尽可能避免使用肝毒性药物,积极予以护肝治疗,加用熊去氧胆酸利胆护肝,同时补充葡萄糖和维生素C改善肝脏代谢。考虑患者肝损害和周身炎症反应进一步加重,将半衰期较短甲泼尼龙更换为长效激素地塞米松10mg/d,IVIG加量至20g/d。
患者虽然无明显腹痛症状,但腹部CT提示胰腺周围渗出性改变且伴有血淀粉酶和血脂肪酶升高,考虑存在胰腺功能受损,积极给予肠外营养治疗。
患者入院时尿常规及镜检:尿蛋白3+,尿隐血4+(红细胞15/HPF,受损红细胞11.5%),考虑带状疱疹病毒诱发急性移植肾功能损害。
入院后患者出现电解质紊乱、低蛋白血症,经对症治疗后均恢复至正常。患者病情逐渐好转,于入院第6天停用IVIG,第8天减量激素至甲泼尼龙40mg/d静脉注射,第12天减量激素至醋酸泼尼松10mg/d口服并加用FK506 1mg,2次/d口服。喷昔洛韦0.375g,2次/d用至足疗程14天,出院后序贯口服阿昔洛韦0.2g,2次/d,用药2周预防疱疹病毒再激活。异甘草酸镁200mg/d静脉输注+还原型谷胱甘肽1.2g/d静脉输注+熊去氧胆酸250mg,2次/d口服用至入院14天,出院后改为多烯磷脂胆碱456mg,3次/d口服。经治疗患者皮疹好转,
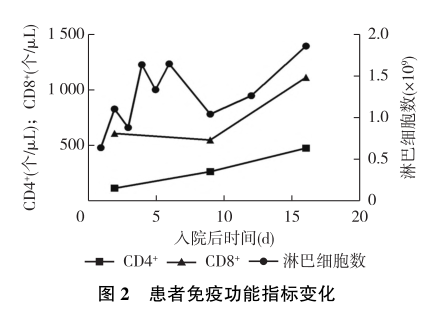
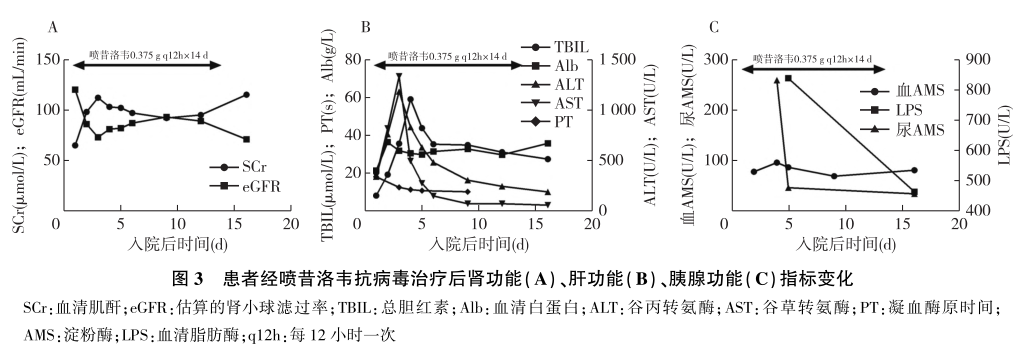
入院第14天面部及胸腹部皮疹结痂脱落,残留色素沉着(图1C、1D),免疫功能逐渐恢复(图2),肝功能、胰腺功能相关指标趋于正常(图3),尿蛋白及尿隐血较前改善。SCr及肌酐清除率较前略升高(图3),不除外与喷昔洛韦所致的肾毒性有关,但SCr和估算的肾小球滤过率(eGFR)未超过患者发病前基线水平。出院前复查SCr 115μmol/L,eGFR 71mL/(min·1.73m2),ALT 58U/L,AST 76U/L,血清淀粉酶81.7U/L,血脂肪酶465U/L,FK506浓度1.9ng/mL。尿蛋白1+,尿隐血阴性。
(八)最后诊断
(1)内脏播散性带状疱疹;(2)急性肝损伤;(3)移植肾功能损伤;(4)胰腺功能损伤;(5)低蛋白血症;(6)电解质紊乱(低钙血症、低钾血症);(7)肾移植状态。
【讨论】
局限性皮节带状疱疹是肾移植术后常见感染,但发展至累及内脏损伤的播散性带状疱疹感染相对少见且病情凶险。播散性带状疱疹表现为原发和邻近皮节超过20个囊泡,或≥3个皮节出现囊泡的皮肤广泛水疱疹,常伴高热、疼痛,累及内脏时可出现爆发性肝炎等,若未经及时治疗死亡率较高。
本例患者为免疫抑制状态的青年男性。临床表现为头面部及周身水疱疹,伴严重肝脏、胰腺和移植肾功能损伤。因我科经验不足,入院后与皮肤科和肝病科进行多学科会诊,经验性给予喷昔洛韦抗病毒、静脉激素和IVIG输注治疗,同时辅以异甘草酸镁+还原型谷胱甘肽+熊去氧胆酸护肝治疗。因皮损及肝损害表现,也曾怀疑GVHD可能性,但皮肤病理检查提示炎性改变,未发现基底细胞空泡化、小血管周围淋巴细胞等典型GVHD改变。最终依靠VZV IgM阳性确诊,治疗后皮疹逐渐结痂消退,肝功能、胰腺功能和移植肾功能好转,无继发性感染发生。随访至2024年7月3日,患者肝肾功能稳定,ALT 54U/L,AST 35U/L,胆红素正常,SCr 109umol/L,FK506浓度 6.7ng/mL,尿蛋白1+,尿隐血阴性,尿多瘤病毒DNA阴性。
内脏播散性带状疱疹是VZV引起的肾移植术后严重感染之一。发病机制为当机体免疫力低下时,尤其是T细胞免疫功能下降时,神经节内VZV被重新激活扩散至皮节,再通过血液循环到达各内脏器官引起相应损伤。一项回顾性Meta分析研究统计1985~2011年共56例播散性带状疱疹肾移植受者,其中33例(59%)有内脏播散,包括肝损伤31%、肺炎29%、神经并发症12%、胰腺炎4%。VZV致内脏功能受累后增加患者死亡风险,平均死亡率约30%。Chhabra等曾报道1例典型皮损伴肝损害和胰腺炎病例,临床表现主要为上腹痛,经阿昔洛韦治疗后腹痛24h内缓解。本例患者有典型的广泛皮损、伴肝损害和胰腺功能损害、移植肾功能损害,虽然无明显的腹痛症状,但腹部CT提示胰腺周围渗出性改变。也可能与治疗及时有关,遂未表现出典型急性胰腺炎体征。
一项大型荟萃分析研究显示,肾移植术后VZV感染率约6.7%,肝损害比例约占9%。肾移植术后1年内是VZV感染高发期,可能与术后1年内免疫抑制强度较高有关。免疫抑制、高龄、霉酚酸类药物应用、抗排斥治疗史是肾移植术后VZV感染的危险因素。与<60岁患者相比,年龄≥60岁者发生带状疱疹的风险增加了2.6倍。本例患者相对年轻,但霉酚酸类药物服用剂量偏高,可能是此次感染的重要原因。
播散性带状疱疹诊断主要靠典型广泛皮损、伴或不伴内脏功能受损、抗原抗体和病原学检测。酶联免疫法可检测血清学中VZV IgM和IgG,是诊断VZV的最常用方法,但在免疫功能低下的患者可能因抗体产生时间偏长导致结果假阴性。二代测序(NGS)是一种快速、高特异性和敏感的实验室检测方法,可检测血清、囊泡液、脑脊液和其他组织中的VZV DNA,提高VZV诊断率。直接荧光抗体染色(DFA),从皮损基底部做细胞刮片进行VZV感染细胞的染色,既快又灵敏。皮肤病理典型病变可见多核巨细胞和核内包涵体,也能协助VZV诊断。本例患者虽完善皮肤病理,但HE染色下未见包涵体病变,最终VZV IgM阳性明确诊断。
VZV感染以足量核苷类抗病毒药物治疗为主,皮疹出现72h内治疗效果最好。阿昔洛韦、伐昔洛韦、泛昔洛韦目前应用广泛,但这三种药主要应用于免疫功能正常患者。喷昔洛韦对VZV治疗同样有效,且研究显示喷昔洛韦对疱疹后神经痛预防作用更强,肝脏毒性更小。本例患者因肝功能显著异常,首选喷昔洛韦。及时应用抗病毒药物是预后关键因素。研究报道VZV成功治疗患者从出现症状至开始抗病毒治疗的平均间隔为5.3天,死亡患者为8.5天。本例患者自皮疹出现到应用喷昔洛韦间隔4天。
在实体器官移植受者中减量免疫抑制剂也十分重要。目前尚不清楚常规应用糖皮质激素来预防疱疹后神经痛是否有效,但有观点认为带状疱疹急性发作3天内系统性应用糖皮质激素可抑制炎症过程,缩短急性疼痛的持续时间和皮损愈合时间。
IVIG输注不作为常规推荐,但在严重感染的患者中建议应用。本例患者应用喷昔洛韦抗病毒,联合使用静脉激素和IVIG治疗,于入院第3天肝功能开始好转。
为预防VZV感染,建议所有的肾移植受者在移植前进行血清学评估。如果受者的VZV血清学结果为阴性,建议在移植前至少4周接种VZV疫苗,尤其是高龄受者。目前预防带状疱疹的疫苗分为活疫苗和重组疫苗。肾移植等待者2种疫苗均可接种,但肾移植受者只能接种重组疫苗。目前重组带状疱疹疫苗在肾移植受者已完成3期临床试验,结果显示免疫原性可持续至少12月。
内脏播散性带状疱疹若及时治疗通常预后良好。Park等报道1例肾移植术后3周以急性腹痛为首发症状播散性带状疱疹病例,入院3天后出现水疱疹,诊断VZV合并急性肝衰竭和急性心肌炎,最终囊泡液行NGS显示VZV阳性,经阿昔洛韦和IVIG治疗后好转。Holand等报道1例播散性带状疱疹伴肝损害病例,经囊泡病理活检证实VZV感染,及时应用阿昔洛韦抗病毒治疗后好转。
然而也有一些病例早期无皮损表现,仅表现为内脏受累容易延误治疗。Wang等报道1例33岁男性肾移植术后受者,因严重上腹痛持续3天入院。入院后迅速发展为脓毒性休克和多器官功能障碍综合征,并伴肝损害和急性肾损害。外周血NGS提示VZV阳性。虽然积极应用阿昔洛韦抗病毒治疗,但患者在入院16h死于多脏器功能衰竭。因此,早诊断、尽早应用抗病毒药物对预后非常重要。
小结:
内脏播散性带状疱疹病情凶险,早诊断早应用抗病毒药物一般预后较好。临床上面对疑难病例时应重视多科学联合会诊,并积极完善病原学检查。建议肾移植术前常规进行VZV血清学评估,积极接种VZV疫苗,术后定期监测免疫功能,避免严重感染发生。
本文仅供学习参考,完整准确内容请查阅原始文献:郭丽平,粘烨琦,赵杰,冯钢.喷昔洛韦治疗肾移植后内脏播散性带状疱疹[J].肾脏病与透析肾移植杂志,2024,33(06):596-600.
|
|