神经钙蛋白阻滞药 (CNI) 应用于肾移植已有多年时间, 目前应用较多的有环孢素A和他克莫司, 前者与细胞内的环孢素A受体结合, 而后者与FK结合蛋白结合, 形成竞争性的复合物与神经钙蛋白黏合, 从而阻断其生物活性。尽管肾移植的早期效果在该类药物的使用下已有显著改善, 但远期效果却未得到相应提高。
本研究通过回顾性分析, 观察在慢性移植物肾病肾功能不全早期将CNI减量或停止使用对移植肾的功能是否有改善作用。
一、临床资料
将2000年1月~2006年10月于我院泌尿外科诊治的肾移植患者105例纳入研究, 进行回顾性分析。男62例、女43例, 年龄17~65 (37.9±21.8) 岁。
采用环孢素A治疗77例, 他克莫司治疗28例。其中55例患者在1~2周内将环孢素A或他克莫司减少至原剂量的1/3或完全停止使用, 纳入实验组;余50例患者CNI使用无大幅度变化, 纳入对照组。
所有患者均增加了硫唑嘌呤或霉酚酸脂的用量。肌酐升高在肾移植术后8~75 (37.7±28.1) 个月。
纳入标准:①肾移植>6个月, 血清肌酐升高者。②用甲泼尼龙冲击治疗无效, 排除急性排斥反应者。③肾功能进行性恶化。④肾穿刺提示慢性移植物肾病, 病理结果显示间质纤维化、肾小管萎缩。⑤肾功能异常同时期, 患者在使用环孢素A或他克莫司。排除标准:不符合纳入标准的其他肾功能恶化者。
二、结果
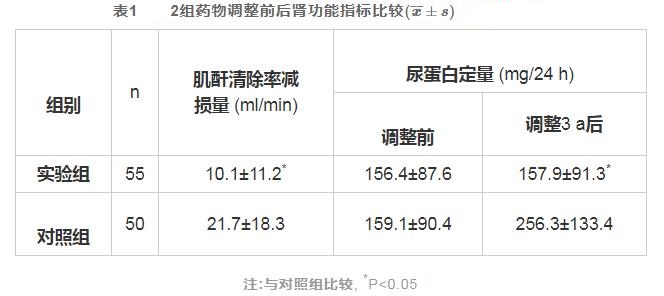
药物调整3 a后, 实验组肾功能稳定及好转34例 (占61.8%) , 对照组5例 (占10%) , χ^2=11.3, P<0.05。
2组肌酐清除率减损量(肌酐清除率减损量=术后1 a时的肌酐清除率-3 a后的肌酐清除率。)及尿蛋白定量比较见表1。
三、讨论
环孢素A和他克莫司是目前在器官移植领域中应用最为广泛的免疫抑制药, 其通过神经钙蛋白依赖性磷酸酶发挥其免疫抑制作用。在1984年心脏移植患者的研究中, Meier及其他研究者就已发现环孢素A的肾脏毒性, 证明了该药对肾血管和肾组织的损害作用, 并且发现使用环孢素A患者出现不可逆转的肾功能恶化。
研究证明, 环孢素A和他克莫司对肾脏的影响包括肾小动脉透明性变、肾小管萎缩、肾间质的纤维化以及肾小球的硬化。
有研究者发现, 对于他克莫司导致肾功能损害的患者, 予西罗莫司转换治疗可逆转肾功能恶化。也有研究者发现将患者的免疫抑制药物进行替换能有效地稳定或改善患者移植肾功能。
我们的回顾性分析显示了类似的结果, 将环孢素A或他克莫司大幅度减量或停止, 而代以适当的增加其他免疫抑制剂可利于延缓患者肾功能的恶化。
本文摘自《肾移植患者神经钙蛋白阻滞药的肾毒性研究分析》,仅供学习交流,完整准确内容请查阅原文。
原文作者:闫亮、赵兴华、许长宝、郝斌
作者单位:郑州大学第二附属医院
原文来源:《山东医药》 2011年第51卷第32期
|