|
|
肾脏病患者能否补充普通维生素D?
作者:宁志伟
来源:【原创】宁志伟讲维生素D 2024年8月31日
https://mp.weixin.qq.com/s/zR-3g_HxlsBs0BMyp6DT8w
肾脏病患者能否补充普通维生素D?肾脏病患者补充普通维生素D是否会进一步损伤肾功能?
经常有医生和患者问我这些问题,我知道,这种担心是多数肾科医生所关心的,他们认为如果肾脏有问题,25羟维生素D进一步羟化成活性维生素D功能受损,只能补充活性维生素D,这些问题也间接反映了国内肾病学界对于维生素D认识的尴尬境地。
要回答这个问题,需要从维生素D的作用机制谈起。
维生素D的作用途径包括两个途径,经典途径是多数医生所熟知,光照皮肤合成、或者人为补充的维生素D到达血液循环后,先经过肝脏合成25(OH)D,再经过肾脏进行第二次羟化,在肾1-α羟化酶(CYP27B1)的作用下转化为其活性形式1,25双羟维生素D(骨化三醇),也就是所谓的活性维生素D,作用于肠道促进钙磷的吸收,作用于甲状旁腺抑制甲状旁腺激素的合成,甲状旁腺激素作用于肾脏,抑制磷的重吸收。
除了经典途径,维生素D的非经典作用途径近三十年来得到越来越多重视,人体内几乎所有组织细胞,都存在维生素D受体,也存在把25羟维生素D转化为1,25双羟维生素D活化酶CYP27B1,在这些细胞内以循环中的25羟维生素D为原料,在细胞内合成活性维生素D,然后通过自分泌或旁分泌形式调节局部1,25双羟维生素D水平,影响基因的表达和转录,完成任务后,又在细胞内通过另一种酶灭活成24,25双羟维生素D。
需要指出的是,维生素D代谢的经典途径不依赖于底物25羟维生素D水平,在维生素D缺乏时,肾脏的羟化酶活性并不下降,但是非经典途径的骨外作用会受到影响,维生素D缺乏(25羟维生素D水平下降)时,会影响到细胞的增殖和分化、炎症反应和免疫调节(包括肿瘤免疫、抗感染免疫和自身免疫)过程都会受到影响,因此,即使是肾功能不全甚至透析的患者,也需要一定水平的25羟维生素D,否则,会影响到细胞的增殖分化和免疫功能,所以肾脏病人也需要维持一定水平的25羟维生素D,对于维生素D缺乏者也需要补充普通维生素D。
这种说法是否有临床证据支持?回答是肯定的,相关的研究也很多,只是国内的肾脏科医生很少给予关注。

维生素D缺乏会导致继发性甲状旁腺功能亢进,在慢性肾脏病(CKD)早期就可以发生,该研究是一项随机双盲安慰剂对照试验,46名患有早期CKD(2-3期)的受试者补充口服维生素D3(维生素D组;50000IU/周,平均每天7143IU,持续12周,然后每两周补充50000IU(平均每天3571IU)持续40周)或匹配的安慰剂1年。到12周时,维生素D组的血清25OHD从基线的26.7±6.8ng/ml升高到至42.8±16.9ng/mL,并在1年时保持升高;PTH在12周时维生素D组从基线89.1±49.3pg/mL降低到70.1±24.8pg/mL。结论:每周一次50000单位口服维生素D3的方案足够安全,足以维持血清25OHD浓度,预防早期CKD的维生素D不足,并且维生素D3治疗后血清PTH有所改善,特别是在继发性甲状旁腺功能亢进患者。
有没有关于肾病患者维生素D补充的指南?
2021年12月JBrasNefrol.发表的一篇文章,对于慢性肾病患者的维生素D缺乏及其处理进行了全面总结,在CKD时维生素D水平降低,造成继发性甲状旁腺功能亢进(SHPT)、高周转性骨病和骨密度降低,此外,维生素D缺乏症的存在与血液透析患者的肌肉无力和跌倒有关,此外还有代谢综合征和肥胖、左心室肥大和血管钙化。维生素D缺乏症与接受血液透析治疗的患者的早期死亡、贫血、全身炎症和白蛋白尿有关。一项荟萃分析研究发现,25OHD水平每增加10ng/mL,CKD患者的死亡风险就会降低14%。
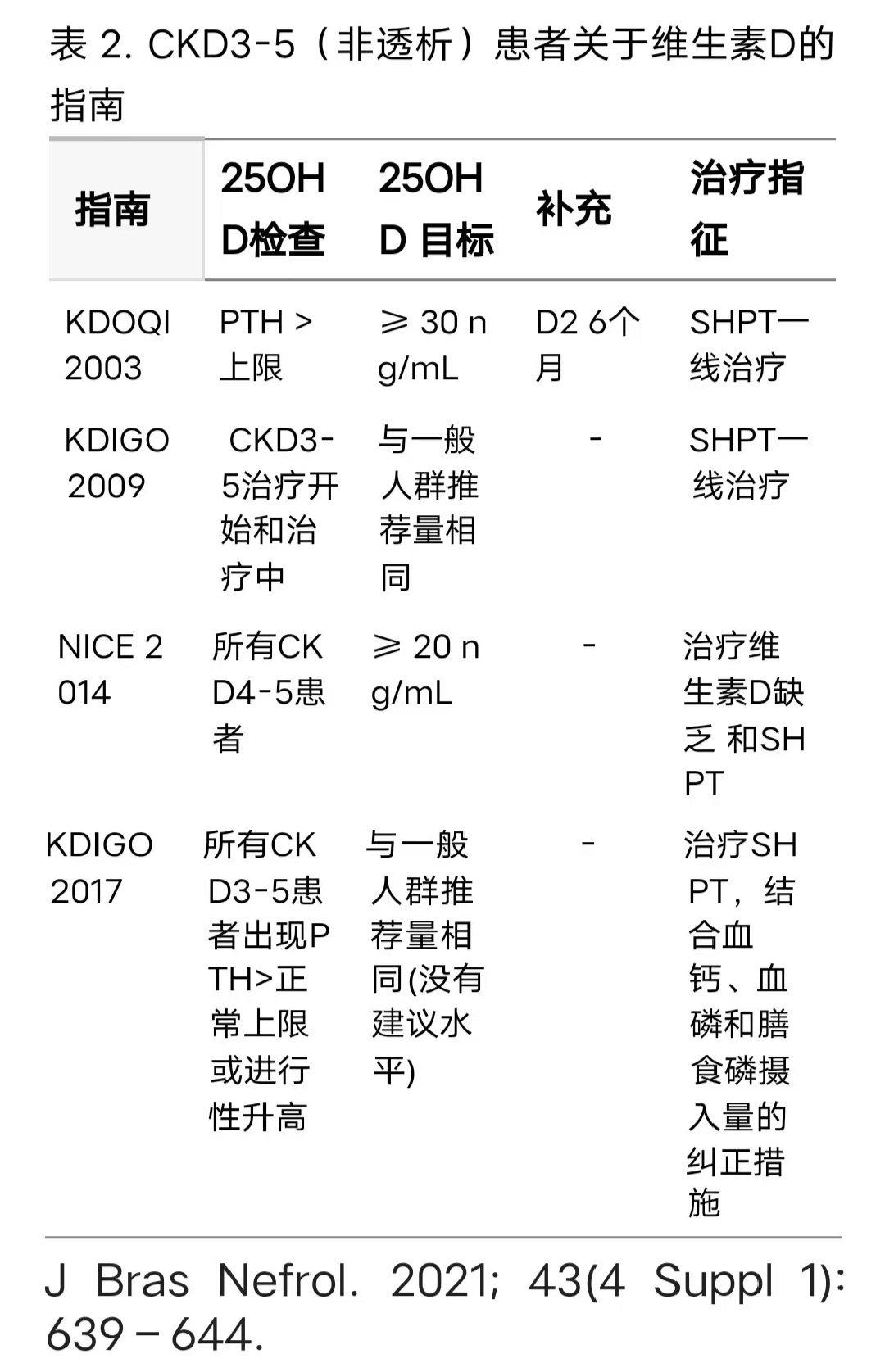
此前的国际指南均建议,应对G3A-5D慢性肾脏病(CKD)患者进行血清25OHD水平评估,并纠正维生素D缺乏和不足(25OHD水平<30.0ng/mL)。血清水平≤20.0ng/mL为维生素D缺乏,而血清水平在20.1-29.9ng/mL之间为维生素D不足,处于不同阶段的CKD患者,尤其是透析患者和肾移植人群,维生素D缺乏症的患病率很高。

CKD 3-5患者的营养维生素D
尽管医学文献中存在争议,但据推测,CKD G3-5患者的血清25OHD水平应保持稳定在30ng/mL以上,以预防SHPT并降低脆性骨折的风险,KDIGO 2017指南建议,当PTH值逐渐升高或持续高于正常上限时,应该评估CKD G3-4患者的25OHD水平,建议纠正这些病例的维生素D缺乏,但不考虑维生素D的参考值。
表2汇集了非透析性CKD患者检查和治疗管理主要指南信息。在晚期CKD中,由于肾外产生这种激素,25OHD会转化为骨化三醇,这证明使用天然维生素D补充剂作为缓解骨化三醇缺乏的辅助手段是合理的。
25(OH)D补充剂有三种形式:两种前体维生素D3(胆钙化醇)、维生素D2(麦角钙化醇)和骨化二醇25OHD3。
多项临床研究表明,维生素D3在确定25OHD水平升高方面优于维生素D2,建议作为补充剂的首选。
尽管目前尚未明确定义CKD 3-5期患者的PTH目标值,但建议将营养性维生素D作为预防和治疗SHPT的初始措施。一项包括四项随机临床试验的荟萃分析比较了营养性维生素D与安慰剂对非透析性CKD患者的影响,结果表明,补充维生素D能够提高血清25OHD水平并降低PTH水平,此外,较高剂量的25OHD3,维生素D3每周50,000IU,持续12周,然后每2周50,000IU,持续40周与PTH更明显、更持久的降低相关,并且25OHD水平保持稳定。如果未同时使用活性维生素D3治疗,且25OHD水平>100ng/mL和/或血清钙>10.5mg/dL,则应停止治疗。
CKD G5D患者的营养维生素D
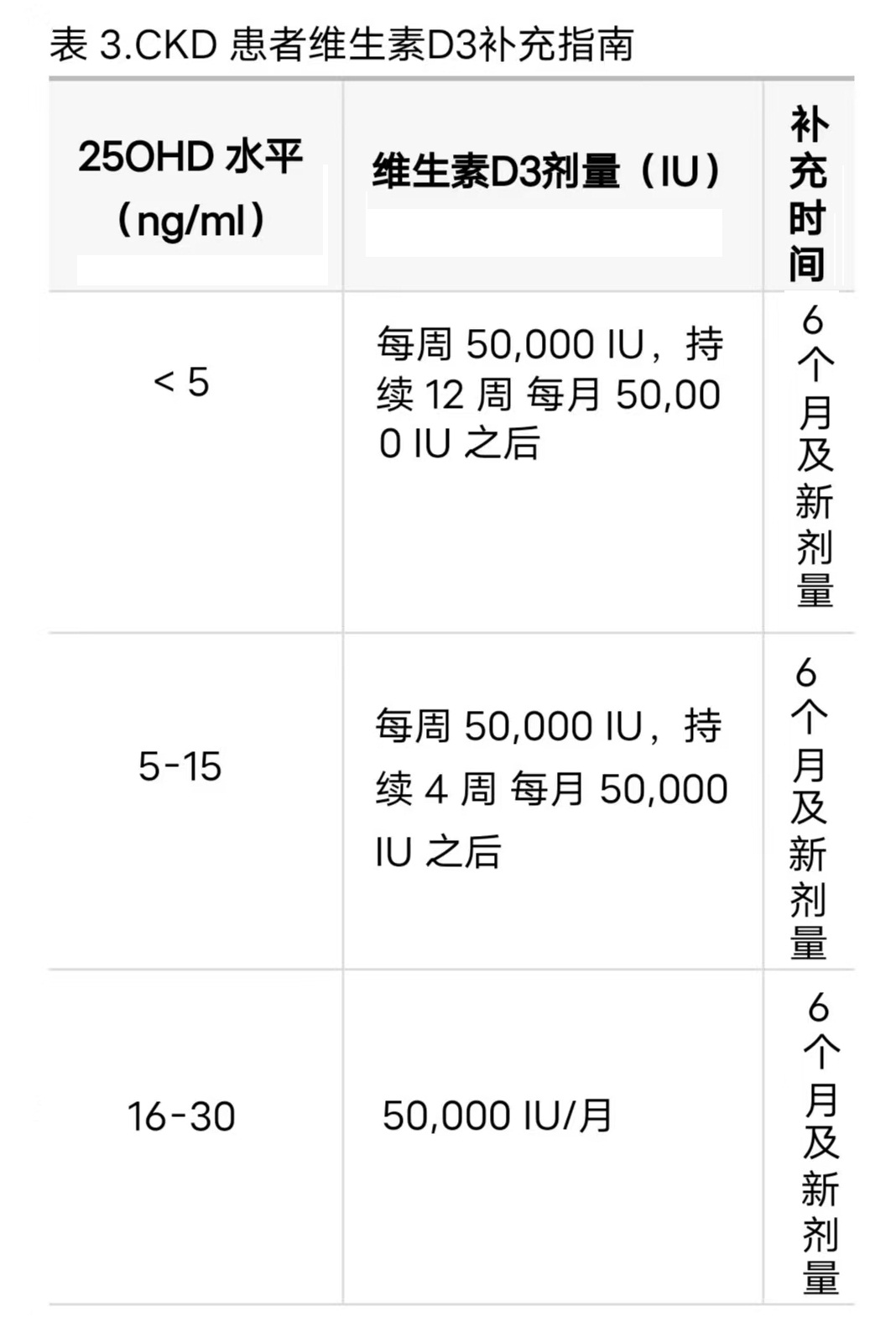
维生素D缺乏症在慢性透析人群中很常见。特别是在血液透析患者中,低25(OH)D水平与发病患者的早期死亡、晚期总体死亡和全因死亡(心血管、感染和肿瘤)有关。之前的两份指南(国际骨质疏松基金会2010年和KDOQI 2003年)建议,对于CKD 3-5成年患者,最佳25OHD值应>30ng/mL。同样的治疗目标已推广到CKD 5D人群。在几项前瞻性观察研究中,以不同量和频率补充营养性维生素D,导致25OHD水平显著升高,而对其他矿物质代谢参数没有显著影响,胆钙化醇显然是纠正维生素D缺乏症最有效的形式。
同样,针对透析人群的前瞻性随机研究得出结论,使用胆钙化醇和麦角钙化醇可有效纠正维生素D缺乏症,但对控制SHPT无益。2011年发表的一项荟萃分析也得出了类似的结论。值得注意的是,这些研究在不同的随访期(8-24周)使用了大剂量胆钙化醇(每周10,000-200,000IU),这可能会干扰对PTH值和血管钙化的一些显著影响的观察。所分析的剂量,即使是较高剂量,也与药物毒性现象无关。总之,大多数可用数据来自观察性研究和一些随机研究,但参与者数量有限,补充方案差异很大。
最后,值得注意的是,尽管接受透析且PTH水平较低的人群在逐渐增加,但关于该人群补充维生素D的研究却很少。一种可行的方案是个体化给予低剂量胆钙化醇(每月25,000至50,000IU),同时进行充分监测并避免使用活性维生素D,以避免过度抑制PTH和维生素D中毒。最近发表了一项共识评论,其中包含有关根据血清25OHD值开具胆钙化醇的信息,强调了在CKD人群中维持这些水平>30ng/mL的重要性,建议不超过60ng/mL。表3根据血清25OHD水平,提出补充胆钙化醇以纠正维生素D缺乏症的建议。
肾移植患者的营养维生素D
肾移植患者的维生素D代谢受损,这是由移植物功能、FGF23和PTH水平以及免疫抑制疗法和其他因素(如营养状况和皮肤暴露在阳光下)决定的。维生素D缺乏症在肾移植患者中很常见,患病率为30-81%,尤其是非洲裔患者和肾移植后的第一年。习惯性使用类固醇会损害调节维生素D代谢的酶的活化,并有利于PTH和FGF-23的增加。另一方面,避免使用皮质类固醇的免疫抑制方案决定了维生素D代谢的改善。此外,使用钙调神经磷酸酶抑制剂与维生素D水平低下有关,而使用雷帕霉素似乎不会干扰25(OH)D代谢。最后,一些作者观察到维生素D缺乏症可能与12个月内肾小球滤过率(GFR)值降低以及间质纤维化和小管萎缩风险增加有关,尤其是当血清水平<12ng/mL时。
尽管一些作者报告称,在移植人群中补充25(OH)D3对控制矿物质代谢变量(降低PTH、改善骨骼健康和适当调节血钙)有显著益处,但补充维生素D3和维生素D2的效果仍然存在争议。最后,最新的指南建议,应积极检查肾移植人群的维生素D缺乏和不足,并使用维生素D3或维生素D2进行纠正,并遵循针对一般人群的相同建议,因为它们对PTH控制和骨量有积极作用。
【作者简介】
宁志伟,首都医科大学附属北京朝阳医院内分泌科主任医师,2021年获全科医师执业资格,在北京协和医院获内分泌学博士学位,曾留学美国加州大学旧金山分校(UCSF),是2018年胡润排行榜最受欢迎的内分泌专业上榜医生之一。2003年以来先后在首都医科大学附属朝阳医院开设了甲状腺门诊和骨质疏松门诊,临床经历丰富,曾在乡镇卫生院和社区医院、县级、市级、省级和国家级各级医院和国外顶级医院工作和学习经历。对甲状腺病、代谢性骨病、更年期综合征和糖尿病等诊治经验丰富,对内分泌危重症抢救、内分泌少见病和疑难病具有丰富经验。个人专著《维生素D-改变你的健康观》。
主要学术贡献:
最早在国内开展men1基因检测,首先发现并在Genbank注册两个新的突变类型;
在国内最早报道前3例(首例、第2例和第3例)多内分泌腺自身免疫综合征1型。
首先报道了北京城区居民维生素D缺乏患病率高达87.1%,女性高达89%;
发现报道北京城区居民维生素D水平的季节变化和月份变化,高峰在10月份,低谷在4月份,不同于北半球其他城市;
首先在国内应用大剂量维生素D3口服治疗维生素D缺乏,为维生素D缺乏的治疗提供了可行方案;
针对维生素D缺乏非常普遍的现状,在国内提出“要治疗骨质疏松,先纠正维生素D缺乏”的防治理念;
致力于维生素D缺乏的防治工作,参与中华骨质疏松与骨矿盐疾病分会《维生素D及其类似物临床应用专家共识》、《原发性甲状旁腺功能减退的临床诊治指南》的制定;
作为项目负责人和主要完成人,连续多年一直承担了国家级继续教育项目《关注维生素D缺乏》、《妊娠和哺乳期维生素D缺乏》等项目的实施;
近10年来,受邀在国内各地讲座上百场,内容包括维生素D缺乏及其诊治、妊娠期与哺乳期维生素d缺乏,维生素D与骨骼外健康、更年期综合征、甲状腺疾病、骨质疏松、糖尿病的诊治、生活方式与健康等领域。
个人专著《维生素D-改变你的健康观》,2024年6月由中国协和医科大学出版社出版。
在国内首先提出内分泌医生可以承担起更年期综合征的诊治这一观点,也成功诊治了大量更年期综合征患者。
【链接】
综述:维生素D在肾移植结局中的作用
http://yizhiwang.org.cn/forum.php?mod=viewthread&tid=89027
肾移植受者营养治疗2020美国指南摘读
http://yizhiwang.org.cn/forum.php?mod=viewthread&tid=87440
慢性肾病患者维生素D缺乏争议报告要点
https://bbs.yizhiwang.org.cn/forum.php?mod=viewthread&tid=85572
在肾移植受者中缺乏维生素D和感染的风险:一项单中心队列研究
https://bbs.yizhiwang.org.cn/forum.php?mod=viewthread&tid=76321
维生素D辅助治疗蛋白尿?
http://yizhiwang.org.cn/forum.php?mod=viewthread&tid=89273
维生素D治疗带状疱疹有奇效?
https://bbs.yizhiwang.org.cn/forum.php?mod=viewthread&tid=89215
维生素D复合物在慢性肾脏病中的应用与争议
http://yizhiwang.org.cn/forum.php?mod=viewthread&tid=34409
颠覆?钙剂/维生素D补充和社区居住的老年人骨折发生的相关性
http://yizhiwang.org.cn/forum.php?mod=viewthread&tid=75107
|
|